Depuis 2011, certains médecins (généralistes, gastro-entérologues, cardiologues, bientôt endocrinologues…) bénéficient d’une Rémunération sur Objectifs de Santé Publique, versée une fois par an par la sécurité sociale [1]. Il existe deux types d’indicateurs :
- organisation du cabinet (avoir un logiciel pour les prescriptions, faire de la télétransmission, indiquer ses horaires sur le site Ameli…)
- qualité de pratique médicale, pondéré par le nombre de patients nous ayant déclaré comme médecin traitant (en gros si vous faites tout bien avec 120 patients, vous aurez sans doute moins que si vous êtes moyen avec 1200 patients).
Pour l’organisation, c’est très bien, et ça permet de participer au paiement de nos outils de travail.
Pour la qualité des soins, sur le papier, « valoriser les bonnes pratiques », c’est plutôt positif. Me filer 1700€ en 2016 et 3000€ en 2017, franchement j’étais favorable à cette excellente initiative (évidemment on n’oublie pas que c’est du « super-brut de patron », que 40 % repartiront un an plus tard dans les cotisations type CGS et retraite, et qu’une partie non négligeable ira aussi aux impôts sur le revenu).
Dans la foulée, je désamorce tout de suite le traditionnel « si tu critiques la ROSP, tu pouvais la refuser » par : « oui c’est gentil, mais :
1/ je crois qu’on ne peut plus une fois acceptée,
2/ si je n’ai pas à me plaindre du tout de ma situation, je ne prends pas encore de bains de louis d’or – mon objectif de vie, ça va sans dire, et
3/ on m’a appris à ne jamais cracher sur 3000€ pour un document à remplir ».
Mais allons plus loin encore. Avant d’accepter, on peut se poser 3 questions :
- est-ce que la ROSP va changer quelque chose à ma pratique ? (probablement pas grand-chose… c’est d’ailleurs pour ça que je me permets de faire ce billet légèrement cynique pour creuser les effets pervers qu’on pourrait avoir, en être conscient pour mieux les éviter…)
- si oui, est-ce que ce changement sera délétère pour quiconque ? (probablement pas… c’est même minime à côté de petits détails du quotidien – pression à la prescription d’antibiotiques, les « pour moi il n’y a que la C3G qui fonctionne comme le disait mon précédent médecin », etc. Ceux qui en pâtiront sans doute le plus seront les comptes de la sécurité sociale, comme on verra).
- si oui, est-ce que ça peut être compensé par plusieurs milliers d’euros sur mon compte ? (faible effet, grands bénéfices : donc oui, clairement).
Le problème de cette ROSP, c’est que c’est un conflit d’intérêt qui peut modifier le comportement du rémunéré en favorisant des pratiques coûteuses pour la sécurité sociale…
En 2016, fort de ce succès (?), la nouvelle convention a modifié la ROSP [2]. Ont-ils tenu compte de ce « problème » ?
Evidemment, non ! Détaillons quelques effets pervers potentiels de la ROSP…
(Note au lecteur, notamment non médecin : il s’agit d’un billet qui donne des recettes pour « améliorer sa ROSP en toute malhonnêteté ». A priori, aucun médecin sensé ne va les appliquer volontairement car ça irait à l’encontre de notre mission de soignant, que chacun met bien loin devant le fait de gagner 300 ou 400€ de plus par an… L’idée finale n’est pas de savoir « comment améliorer ses chiffres » mais « comment ça se fait qu’en suivant les recos, je me retrouve avec des résultats moins bons que je ne les suivais ». C’est juste que c’est moins vendeur et moins rigolo écrit comme ça. Et moi, j’aime bien quand c’est rigolo.)
Surdiagnostiquer et surtraiter
Depuis mon installation, j’ai déprescrit pas mal de metformine. Je ne comprenais pas bien pourquoi j’avais parfois des patients diabétiques de type 2, avec une HbA1c à 5-6 %, sous metformine 500 mg 1 fois par jour (par exemple). En l’arrêtant, l’hémoglobine glyquée restait peu ou prou la même et j’étais même un peu embêté avec ces patients (quel intérêt de doser une HbA1c chez un plus-vraiment diabétique). Un jour, un patient m’a glissé une piste de compréhension : « le précédent médecin (retraité) m’avait dit de pas hésiter à charger en sucre le matin de la 2ème prise de sang de contrôle après une première glycémie haute, comme ça je serais à 100 % pour les prises de sang, les médicaments, l’opthalmo… » (je rapporte les dires d’un patient, qui sont peut-être erronés…)
Premier effet pervers du forfait : ça nous incite à « créer des diabétiques » en mode Dr Knock (ne faites pas ça chez vous).
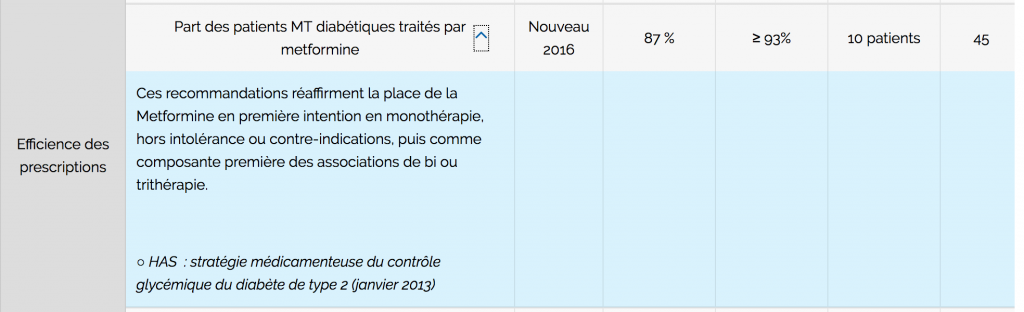
Bref, donc, j’ai des patients non diabétiques en ALD diabète, à qui je déprescris de la metformine (et on ne peut pas annuler une ALD alors qu’on peut guérir du diabète). J’ai aussi des patients qui ont objectivement eu 2 glycémies à jeun supérieures à 1,26 g/l sans jamais « tricher », des patients qui restent à des taux d’HbA1c ne nécessitant pas d’autre traitement que le régime et même des diabétiques qui ont perdu du poids et repris une activité physique, et ne sont plus diabétiques.
Du coup… je ne suis pas très efficient car j’ai « trop peu » de « diabétiques » traités par metformine (83 %). Vous savez comment je pourrais gagner 45 points (soit 315€) et être « efficient de la prescription » ? En prescrivant de la metformine à des gens qui n’en ont pas besoin.
Autre exemple : l’antibiorésistance. Je me suis fendu de 3 billets sur ce blog sur l’antibiorésistance (ici, là et encore là), ça n’est pas pour balancer des fluoroquinolones et des C3G comme un golem. Pourtant…
Le calcul ici, c’est « numérateur (amoxicilline + acide clavulanique, C3G, C4G, FQ) » / « dénominateur (tout antibiotique) ». Prenons 2 situations opposées :
- vous prescrivez peu d’antibiotiques, mais bien. Vous êtes amenés à mettre des C3G/FQ dans des situations d’infections urinaires, ou de l’amoxicilline + acide clavulanique dans des sinusites frontales (et vos patients vont voir des confrères en ville ou à l’hôpital qui leur prescrivent ces antibiotiques). Votre taux risque de dépasser les 27 % fatidiques. Comment l’améliorer : en prescrivant davantage d’amoxicilline !
- … parce que si vous prescrivez de l’amoxicilline à tout ce qui a 2 jambes et 2 bras et qui franchit le seuil de votre bureau (rhino-pharyngite, angine sans faire de strepta-test, infection urinaire…), votre taux risque d’être toujours sous les 10 %. Et dans ce cas, pourquoi l’améliorer, vous êtes déjà dans les clous ! 😎
Surdemander les bilans biologiques, surconsulter les autres spécialistes
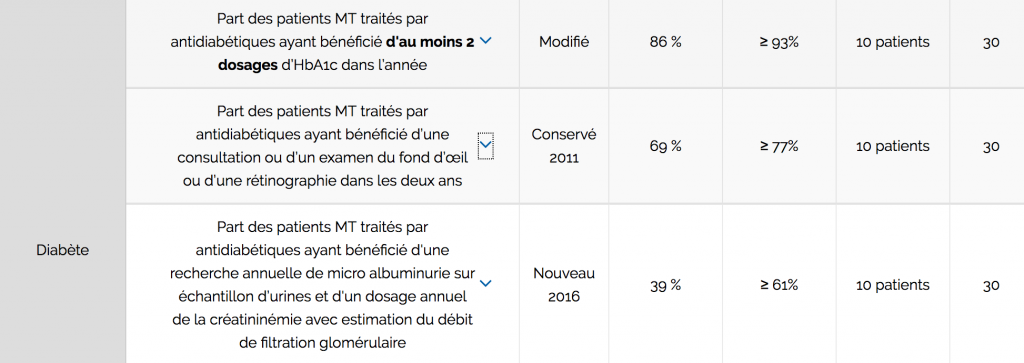
Revenons aux diabétiques… Je suis « suboptimal » sur ces 3 critères ci-dessous.
Là encore, je peux jouer le bon élève de la ROSP et demander un fond d’oeil biannuel à des gens qui sont en ALD diabète, même s’ils ne sont plus diabétiques. Avec des rendez-vous à un an chez les ophtalmo (et un nombre de postes d’ophtalmo en décroissance en France d’ailleurs), je crois que ça serait une mauvaise idée pour la « santé publique ».
Un autre problème pervers se pose avec le dosage une fois dans l’année d’une TSH isolée (sans T3 ou T4). J’ai fait 3 mois de stage en endocrinologie et je suis d’une génération où on sait très bien ça. Malgré tout, je suis à 95 %, hors norme… Je sais que ça n’est possible que j’en sois responsable parce que je ne le fais jamais de demander TSH + T3, T4 sans avoir une bonne raison (i.e. une TSH anormale préalable).
Plusieurs explications donc :
- un patient qui a eu en 2016 une TSH puis TSH, T4 de contrôle en 2017… (ça, ça peut être moi…)
- ou un patient qui a vu quelqu’un d’autre (médecin généraliste, endocrinologue) qui a prescrit TSH, T3, T4 une seule fois dans l’année.
Mais ce qui est pervers, c’est que pour corriger ces anomalies, j’ai une possibilité très simple : dosage de TSH à tout le monde dans l’année, au moins une fois. Ca n’est pas recommandé, c’est plus délétère qu’autre chose pour le coup, mais je suis sûr de remonter vers le 100 %. En vrai, doser peu souvent des TSH est mauvais pour ma ROSP.
On a le même problème avec les hypnotiques et le critère « part de patients ayant initié un traitement pour une durée > 4 semaines » où il faut être bas. Si vous initiez des hypnotiques à tout le monde pour des durées courtes, vous augmentez le dénominateur, et vous « noyez » vos accrocs aux hypnotiques. Par contre, si vous ne prescrivez jamais d’hypnotique pour éviter les dépendances, vous n’avez plus que vos patients sous hypnotiques au long cours. Donc meilleure solution pour la ROSP : prescrire souvent des hypnotiques pour des courtes durées, afin de noyer ceux qui en prennent (à tord) au long cours (quitte à en faire des dépendants par la suite, qui seront corrigés par d’autres personnes mises sous hypnotiques pour des courtes durées, quitte à en faire des…).
Et c’est là que j’arrive à mon taux incompréhensible, qui est en chute libre depuis le début d’année sans que je ne change rien à ma pratique…
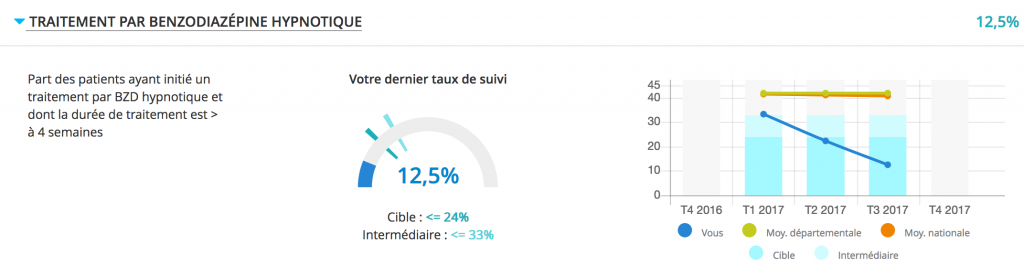
… des critères d’une fiabilité parfois douteuse
Je ne comprends pas cette « chute » avec les hypnotiques. J’ai réussi à en arrêter quelques-uns (allelujah) mais pas tant que ça bien sûr ! Je n’ai quasiment pas primo-prescrit d’hypnotiques (5-6 fois dans l’année au max, en annonçant que ça serait une durée courte de 7 jours dans des circonstances particulières d’insomnie aiguë réactionnelle avec besoins de performance le jour, comme lors d’un deuil ou une séparation). Peut-être que ça a suffi à baisser le taux… Peut-être que mes patients se sont vu prescrire une fois des hypnotiques par d’autres confrères. Ou peut-être simplement que le calcul est foireux.
Parce que oui, il semble y avoir plusieurs défauts. Par exemple, j’ai l’impression (peut-être fausse) que les microalbuminuries demandées pour les diabétiques sont différentes des rapports protéinurie / créatininurie demandées pour les hypertendus, dans leurs critères… Ca ne me semble pas très pertinent de demander les deux examens pourtant.
Les patients « sous antihypertenseurs », ça n’est pas très clair. Les bêta-bloquants sont-ils encore considérés comme des antihypertenseurs ? Chez moi, ils sont surtout utilisés dans des tremblements idiopathiques ou en prévention secondaire ou en cas d’insuffisance cardiaque par exemple…
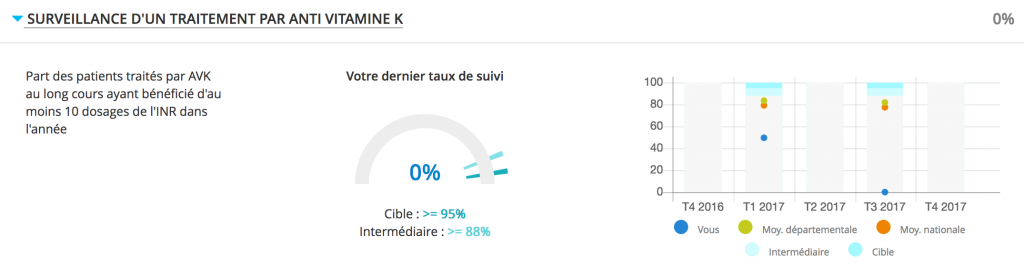
Et que dire des résultats ci-dessous (sans changement drastique dans mes prises en charge sur quelques mois) ? Comment puis-je être à 0 % de patients ayant 10 INR dans l’année par exemple, alors que j’étais à 50 % au premier trimestre et que je passe mon temps à rappeler des gens pour leurs INR ?
Une ROSP favorisant les vieux installés et les « bons » environnements
Quand vous êtes un « vieil installé », normalement vos marques sont prises, et vous avez dans votre patientèle beaucoup de « non malades » (renouvellement annuel de pilule, renouvellement annuel de certificat de sport chez des jeunes en bonne santé). Ces non-consommateurs de soins gonflent tous vos critères, c’est cool.
Quand vous êtes un « jeune installé », vous n’avez pas encore (ou très peu) de ces non-malades. Vous récupérez les gros consommateurs de soins, ceux qui sont déçus de leur précédent médecin, ceux qui sortent d’un médecin radié de l’Ordre, les jeunes qui n’avaient plus de médecins et qui sont malades pour la première fois depuis 3 ans… Votre patientèle est réellement à « créer » et ça incite à demander pas mal de « premiers » bilans biologiques par exemple, avoir plus d’arrêts de travail que la moyenne éventuellement, traiter davantage par antibiotiques proportionnellement (vous n’avez quasi que des malades !)…
Prenons un exemple concret qui me permet de révéler ma vraie nocivité.
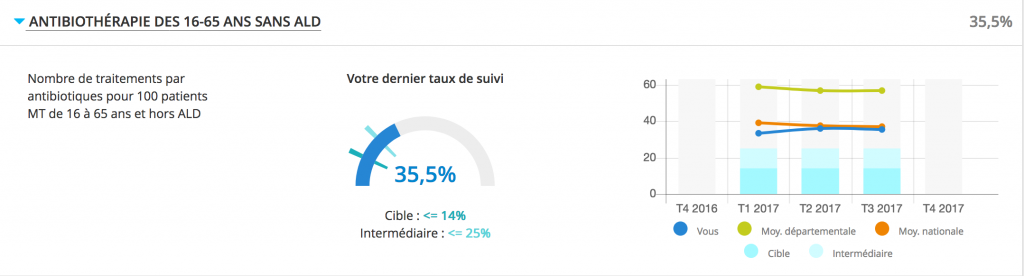
Je prescris trop d’antibiotiques par rapport au seuil, ou plutôt mes patients prennent trop d’antibiotiques (prescrits par moi ou un autre, exerçant dans mon département… où les patients des autres en prennent deux fois plus). Et c’est un point que j’ai cité en filigrane de tout : on parle de « patients ayant déclaré MT », et on compte tout ce qu’ils vont prendre. Donc si vous exercez dans un département où les pratiques sont « mauvaises », votre ROSP sera baissée. En même temps, si on partait uniquement des prescriptions du médecin, ça pourrait inciter à hospitaliser à tord et à travers pour « ne pas être le prescripteur du médicament qui baisse la ROSP ». Il n’y a juste pas de bonne solution, mais il faut le savoir.
Alors, je me suis interrogé sur ce taux. Hier sur 18 consultations d’hiver, j’ai mis un antibiotique local pour un impétigo et un antibiotique chez une patiente de plus de 90 ans qui fait une bronchite aiguë sur une insuffisance respiratoire chronique sous oxygène… (pour ma « défense », j’ai refusé 3 « demandes » claires d’antibiotiques, et j’ai fait 2 strepta-test négatifs). Et prescrire 0 à 2 antibiotiques pour 20-25 consultations par jour, c’est clairement ma norme.
Donc c’est étrange mais il y a plusieurs explications possibles :
- le taux est mal fichu. On parle de 35,5 traitements par antibiotiques pour 100 patients, donc pour moi 177 boîtes (?) d’antibiotiques mis dans la nature répartis sur mes 500 patients. Si ce sont des boîtes, j’imagine que les 3 mois de cycline pour une acné sévère comptent pour 3 « traitements ». De la même façon, une monodose de fosfomycine (MONURIL) compte pour un traitement.
- des jeunes nouveaux patients sont venus une fois cette année pour un problème aigu nécessitant un antibiotique (angine bactérienne, otite hyperalgique, sinusite bactérienne, pneumonie, infection urinaire, acné sévère, morsures d’animaux, conjonctivites à risque de complication, abcès dentaire avec refus de soins du dentiste sans antibiothérapie…) ; ils compteront l’an prochain dans mon « dénominateur » de non-consommateurs… parce que ce qui compte ici c’est le « nombre de patients MT » !
Petit point positif néanmoins : la valeur du point est majorée de 20 % pour la 1ère année d’installation, 15 % pour la deuxième année et 5 % pour la 3ème année (évidemment, ils mettent ça en place pour ma 3ème année ^^).
Au final, tout ceci n’est pas très grave. Mais c’est à savoir, parce que ça peut être frustrant d’essayer de bien faire les choses et d’avoir des « mauvaises notes« . Comme moi dans ce billet, vous pouvez être amenés (avec plus ou moins de bonne foi :D) à essayer d’expliquer ces contre-performances. J’insiste grossièrement sur ces termes parce que c’est un effet qu’a la ROSP sur moi : une certaine « frustration » d’avoir des mauvais résultats sur des éléments qui me tiennent à coeur (antibiorésistance, hypnotiques, etc. ; d’autres seront plus agacés d’ailleurs par les taux de vaccination anti-grippale, de mammographies, de frottis que je ne détaille pas ici car j’ai déjà été trop bavard… mais si vous voulez jeter un oeil dans les commentaires, n’hésitez pas 😉)
Je ne dois pas être le seul dans ce cas : les médecins sont des habitués des concours, des notes… mettez leur une mauvaise note, et en général, ils se poseront des questions, se remettront en question.
Il ne faut pas oublier que ces taux ne valent pas grand-chose. Ils peuvent valoriser de mauvaises pratiques, voire y inciter… J’ai donné des pistes de « mauvaise pratiques pour augmenter la ROSP » : j’espère bien évidemment que vous ne les utiliserez pas 😀 Mais ça me semble intéressant d’ouvrir la boîte pour comprendre pourquoi vous ferez peut-être moins bien sur l’antibiorésistance (selon la CPAM) que le plus gros prescripteur local d’amoxicilline, ou pourquoi le mieux reste sûrement de ne pas se « préoccuper » de sa ROSP 😉
[2] http://convention2016.ameli.fr/
PS : Je n’ai pas parlé du calcul de la ROSP. Si vous voulez, c’est simple : la rémunération est égale au nombre de points (selon la grille dont j’ai extrait des morceaux ci-dessus), multiplié par le taux de réalisation pour l’indicateur (selon la formule 0,5 x (taux de suivi-taux de départ)/(objectif intermédiaire – taux de départ) ou 0,5 + 0,5 x (taux de suivi – objectif intermédiaire)/(objectif cible – objectif intermédiaire) lorsque l’objectif intermédiaire est dépassé), pondéré par le rapport entre la patientèle déclarante et la patientèle moyenne de référence (800) et multiplié par la valeur du point (7€). Rien de compliqué.
PS 2 : Twitter fourmille de « bonnes idées » également… Ainsi, @Docjedy propose de prescrire « les médicaments qui rapportent » en boîtes de 30 et les autres (par exemple les non-génériques) en boîtes de 90 ; @ami89_pharma propose lui de « remplacer le paracétamol (souvent délivré en Dafalgan ou Doliprane) par du tramadol » (même si ça n’est pas le même palier d’antalgique, ni la même indication)…
PS 3 : Je rappelle que malgré le titre un peu funny et le discours tenu ici, qu’il ne s’agit pas de truander la ROSP et que de toute façon, aucun médecin ne le fera pour gagner 3 sous en échange de « mal-« traiter son patient. L’idée est surtout de montrer qu’une bonne prise en charge n’est pas forcément valorisée par la ROSP, et que de mauvaises pratiques peuvent amener à de meilleurs scores par le calcul des taux tel qu’il a été (mal) pensé.



tu as oublié un truc : plsu jamais d’hydrochlorothiazide en 1ere intention chez l hyertendu;; IEC direct, ca te permet d’améliorer ton ratio Sartan/`[IEC+Sartan]
Tout ça découle du théoreme de l’indicateur
voir ici : http://le-troisieme-homme.blogspot.fr/2016/05/trois-theoremes-du-management.html
et aussi ici : http://www.capital.fr/votre-carriere/les-indicateurs-de-performance-ont-des-effets-pervers-parfois-couteux-pour-l-entreprise-377375
Bonne idée ça tiens, on aurait pu faire un billet « théorèmes pour majorer la ROSP » ! 🙂
La valeur du point majorée les 3 premières années c’etait DÉJÀ dans la ROSP précédente. Il faut râler si tu n’en as pas bénéficié.
Alors j’avoue que je ne sais pas trop, parce que je n’ai jamais vérifié le calcul… C’est tout à fait possible qu’ils aient oublié ceci étant, j’en toucherai un mot au délégué d’assurance maladie quand je le verrai en janvier. On ne sait jamais, sur un malentendu, ça peut faire des chouettes étrennes ^^ Merci !
Ping : Commerce, vous avez dit commerce, comme c’est commercial? | PerrUche en Automne
Bravo.
Excellent.
Le problème de l’incentive pour les vendeurs (de médicaments par exemple) vient de ce qu’il tente d’appater les vendeurs avec du vent.
J’ai déjà publié sur la question : http://docteurdu16.blogspot.fr/2011/12/nouvelle-convention-medicale-pourquoi.html
Je remarque que la malhonnêteté est ici compliquée : il faut faire des calculs. Le plus souvent ce n’est pas le cas.
Dans aucun pays l’incentive n’a amélioré la santé publique.
L’incentive ne sert à rien sinon à faire gagner de l’argent aux petits malins.
Sans compter les déclarations de résultats faites par la Déléguée à l’Activité Médicale : du vent et du mensonge.
Félicitations.
Bonne soirée.
Merci pour ce commentaire 🙂
Et je constate que le même constat s’imposait déjà en 2011 (bon, je sortais des ECN à cette époque ^^). J’aime bien le concept « Take the money and run » qui résume assez bien l’idée jemenfoutiste de la ROSP.
Bonne soirée !
Tu peux expliquer les « mauvais résultats sur les taux de vaccination anti-grippale, de mammographies, de frottis « , tu n’es pas trop bavard, c’est tres interessant !!MErci
Merci ^^
Pour l’instant, je ne peux pas dire parce que les résultats ne sont pas encore disponibles.
Mais en deux mots :
– pour le vaccin anti-grippal, on continue à vacciner occasionnellement après le 1er janvier, mais ça ne sera pas pris en compte.
– pour le vaccin anti-grippal, on en entend suffisamment parler partout pour bien se rendre compte que le médecin n’est qu’un avis parmi d’autres (le principal avis sans doute, mais il y a d’autres « déterminants » qui vont inciter ou non à se faire vacciner).
– pour le vaccin anti-grippal, il y a deux critères validables : le taux de réalisation chez les 65 ans et plus (objectifs à 58 % et 75 %) et chez ceux présentant une ALD ou une maladie respiratoire chronique (asthme, bronchite chronique…) (objectifs à 38 % et 75 %).
– pour le premier critère, les patients en EHPAD hospitalière sont vaccinés sur les lots de l’hôpital… donc ça n’est pas compté même s’ils sont vaccinés. Par ailleurs, la décision de vaccination peut être compliquée chez les patients déments par exemple. Théoriquement il faut l’avis et l’accord de la personne de confiance ; si elle n’est pas joignable, la ROSP pourrait juste inciter à vacciner sans plus y réfléchir.
– pour les 2 critères : on ne parle pas de vaccination en vrai (ça n’est pas coté) mais de délivrance du vaccin. C’est deux choses différents. Je peux dire à tous mes patients recevant le papier d’aller récupérer le vaccin en pharmacie et me le rapporter pour le distribuer à mes patients qui souhaitent se faire vacciner mais n’entrent pas dans les critères. Qui ira vérifier ? (Certains médecins font ça pour quelques patients : ils récupèrent le papier, et vont chercher un ou deux vaccins pour d’autres patients, pas pour tous bien sûr…).
– pour le deuxième critère : c’est plutôt bien fait, tous les patients en ALD ou ayant eu des traitements de l’asthme reçoivent bien le courrier. Sauf que les patients de 16-64 ans en forme entre 2 épisodes d’asthme hivernal ne consultent même pas le médecin. Donc notre impact est nul. Donc on est « jugé » sur un truc sur lequel on ne peut pas interagir…
– … j’enchaîne du coup avec la mammographie : c’est carrément la même chose. Les patientes reçoivent leur courrier, elles n’ont qu’à prendre le rendez-vous. Le médecin n’intervient à aucun moment de la chaîne décisionnelle. On peut éventuellement faire le rappel « ah vous avez plus de 50 ans, vous avez peut-être reçu un courrier pour la mammographie ? » mais ça ne sera qu’une goutte d’eau par rapport au matraquage d’Octobre Rose et tout ça. Par ailleurs, le dépistage par mammographie est remis en question (j’en ai parlé ici mais d’autres l’ont mieux fait ailleurs). La preuve : je ne fais pas la promotion du dépistage par mammographie et je ne le déconseille pas non plus (j’essaie d’informer, sûrement assez vaguement/mollement d’ailleurs parce que si c’est facile à comprendre en parlant de santé publique, c’est compliqué à conceptualiser au niveau individuel…) ; pourtant, mon taux de dépistage est à 70 % (objectifs à 71 et 80 %, damned ! :D) C’est très dépendant de la population.
– concernant le frottis, il y a des régions en France qui sont sur un dépistage organisé (donc courrier de la CPAM) et les autres qui n’y sont pas. Bonjour l’équité…
– concernant le frottis et les mammographies donc, recevoir un courrier de la CPAM qui y incite (ou pour le dépistage du cancer colo-rectal d’ailleurs), c’est cool. Ca marche bien globalement, mais si le patient ne sait pas bien lire/parler français, ça peut être plus compliqué (et pour ça je renvois au billet de Docteurdu16 ci-dessus – chez moi, pas vraiment de problème de langue).
– pour les frottis enfin (objectifs à 62 et 80 %), la ROSP ne tient pas compte des patientes ayant eu une hystérectomie. Et là aussi, il y a un côté « régional » et même d’époque. Les femmes de plus de 50 ans qui ont eu une hystérectomie sont assez fréquentes chez moi (« j’ai eu la totale » qu’elles disent !). Il existe par ailleurs un EXCELLENT papier (:D) paru récent qui dit que les médecins femmes font plus facilement des frottis (plein de raisons probablement résumables en 2 parties : plus à l’aise pour proposer pour le médecin, plus à l’aise pour accepter pour la patiente), et que le fait que le médecin pratique ou non le frottis ne change le taux de dépistage moyen que de 42 à 44 %… donc c’est encore un objectif sur lequel nous avons peu d’influence.
Voilà pour quelques idées en vrac 😉
Je pointe comme toi les failles de la ROSP (déjà que je suis contre ce principe de P4P, mais si en plus on se fait baiser sur les critères, c’est le bouquet).
Alors je te glisse une remarque sur l’item « metformine ». On doit en prescrire à 93% de nos diabétiques, or les stats épidémie, c’est déjà que 20% des diabétiques sont insuffisants rénaux, donc metformine contre-indiquée. Si tu ajoutes un pourcentage certain d’intolérants digestifs à la metformine, ce critère ne va pas couter très cher à la CNAM.
J’ai demandé des explications en CPL: « vous pourrez contester après le paiement au printemps 2018, pas en amont ».
Donc préparez vos courriers les amis!
Oui effectivement, j’avais oublié de le préciser mais je l’avais aussi « notée » cette notion de diabétiques insuffisants rénaux.
Pour l’intolérance digestive, les vraies sont rares (si commencé progressivement et pendant le repas)… néanmoins, les patients qui ont eu une intolérance digestive s’en souviennent bien et sont réticents à en reprendre. Tout ça ET les diabétiques ne relevant pas d’un traitement : c’est vraiment un critère affreusement mal pensé…
Pour ma part, je ne ferai pas de courrier. Je toucherai ce que je toucherai et basta. Je prends vraiment ça comme un « bonus » de printemps plus que comme un « dû » sur lequel je veux toucher exactement le fruit de mon activité… ^^
après avoir lu le texte ci-dessus, je suis effarée!!!!à qui faire confiance pour se soigner correctement????médicaments contre le cholestérol, les IPP(j’ai lu votre rapport à ce sujet), le paracétamol etc !!!! !remis en cause dans certaines revues médicales!!!! en tout cas merci!!!
Il ne faut pas, j’ai mis des annonces partout pour rappeler que les médecins ne vont pas « trafiquer » les ordonnances pour gagner quelques euros aux dépens de la santé de leurs patients. Je regrette un peu ce titre volontiers provocateur. Le but du billet est bien de dire qu’on peut avoir de mauvais résultats frustrants en faisant bien, et de bons résultats encourageants en faisant mal.
Pour les médicaments que vous citez, ne croyez pas les « vendeurs de scandales ». Les statines sont bien plus bénéfiques que néfastes… il faut juste les utiliser dans de bonnes indications. Les IPP sont de la même trempe (et mon billet sur les IPP est juste là pour dire qu’il existe un effet rebond qui peut favoriser une prise chronique à tord, à réserver à de bonnes situations seulement). Enfin pour le paracetamol, après lui avoir attribué beaucoup de vertues, on se repose la question dans certaines indications précises (lombalgie aiguë par exemple). Ça n’en reste pas moins d’excellents médicaments, efficaces avec très peu d’effets indésirables 🙂
Et de rien donc ! 🙂 Bonne soirée !
Mandieu je n’aurais jamais pensé à dire au patient de se sucrer pour qu’il puisse avoir une « fausse » ALD c’est dingue…
Comme toi je ne me roule pas suffisamment dans la luxure pour cracher sur une « prime » de quelques milliers d’euros… mais les critères clairement ne valorisent pas toujours les bonnes pratiques… ni les jeunes installés et les faibles patientèles. 5ème année de ROSP (RIEN touché la 1ère année) et je crois que je n’atteins toujours pas le seuil minimum de patients pour plusieurs indicateurs…
Pareil. Apparemment, le même médecin (très apprécié des anciens patients) était bien dans le « gaming » puisqu’un autre m’a raconté cette semaine qu’il lui avait dit « à 50 ans, la sécu veut qu’on mette du Kardegic à tout le monde, alors vous le prenez ou pas, je m’en fiche mais je vous le mets »… (bon encore une fois ce sont des on-dit, mais avec plusieurs sources concordantes, on va appliquer le théorème du rasoir d’Ockham ^^)
Effectivement, ça n’est pas très incitatif pour les faibles patientèles non plus…
Genial . j’ai renonce à remplir la ROSP parce que je la trouve Perverse . elle nous fait faire des surprescription . il n’ya pas besoin de faire une proteinurie par an chez tous les hy pertendus . le frottis tous les 3ans c’est bien si fcv normal si mais on sait que les gyneco le font tous une fois par an des fois qu’il passerait à cote d’un kc du col ;-).
organisation du cabinet pas question que je cree un DMP contraire au secret medical et qui est une usine à gazs et certains travaillent dessus depuis que Douste Blazy etait ministre de la Sante . faire des arret de travail en ligne et des accident du travail en ligne c’est chronophage et c’est pas mon boulot mais celui de la secu .
je ne reçois plus la DAM non plus j’en ai assez d’ecoute leur statistique par rapport à la moyenne departementale et à la la moyenne regionale . cela n’a aucun sens car chaque patientele est differente donc ces statistiques ne signifient rien .
le medecin generaliste ne traite pas le patient Xpar le protocole Y car chaque patient est different et le protocole y ne pas forcement bien le soigner . il faut adapter sa pratique à chaque patient car nous sommes tous differéents . les médecins ne sont pas des clones et les patients ne sont pas des clones .
La ROSP est très inégalitaire sur le territoire effectivement, et même au sein d’une même ville… On sait que les conditions d’accès aux soins dépendent du lieu, du niveau socio-économique, etc.
Le meilleur moyen d' »optimiser » sa ROSP, ça reste de loin de refuser (ou être très désagréables avec) les diabétiques mal équilibrés, les patients réclamant des antibiotiques… et faire un bilan « standard/exhaustif » une fois par an à tous les autres (TSH, protéinurie…)
Pour les médecins qui font déjà des bilans « standards » avec des EPS, TSH, vitamine D etc. en routine annuelle, il suffit d’ajouter protéinurie à leur liste d’ailleurs.
Pour les arrêts de travail, c’est intégré dans mon logiciel donc ça ne me dérange pas et ça évite un aller-retour à la CPAM pour le patient (c’est mieux pour l’empreinte carbone :D)
Bonsoir,
Pour celles et ceux qui pensent vraiment que cette rémunération est une mauvaise façon de payer des soignants, il y a aussi la possibilité de la refuser. Certain-es l’ont fait en 2011 et aussi en 2016, bien qu’étant une poignée microscopique. C’est bien plus efficace pour « ne pas se préoccuper de la ROSP » comme dit dans le billet, plutôt que de l’accepter et de faire comme si elle n’existait pas ( mais de se rendre compte qu’il y a un 13e mois sur son compte en banque…)
Gagner des points et être payé en fonction rentre malheureusement dans les moeurs, même des professions prudentielles à tâches complexes. Le billet en est d’ailleurs symptomatique: la ROSP est là, on fait avec!
Bonsoir !
C’est ce que j’ai dit en intro : on peut la refuser mais il faut quand même avoir une certaine liberté quant à l’argent pour se permettre de refuser ce 13ème mois…
Et encore une fois je ne me plains pas du tout de ma situation, mais s’il faut remplir 3 cases pour gagner plusieurs milliers d’euros, j’accepte ce conflit d’intérêt (qui existe déjà de toute façon : avec le RIAP on peut déjà être tenté de rentrer dans les clous de la CPAM).
améliorer son taux de vaccinations antigrippales, c’est très facile, je demande à tous mes patients de plus de 65 ans de me ramener le vaccin qu’ils ne veulent pas faire, je dispose alors d’un bon stock de vaccins ,dont je peux faire bénéficier gratuitement tous les plus jeunes qui veulent le faire,et je suis au taquet pour la rosp !
Mon billet est là pour dire qu’on « pourrait » trafiquer la ROSP et pas inciter à le faire…
Pour ma part, je ne fais pas ça pour des raisons qui me semblent légales d’une part, et d’autre part parce que ça revient à fausser les données de sécurité sociale qui servent également à des études scientifiques… Comme on ne peut se baser que sur les prescriptions, croire à tord que le vaccin a été délivré à une personne de 70 ans hospitalisée pour grippe revient à minimiser l’efficacité du vaccin.
Je vois que la laisse de la ROSP vous serre de plus en plus le cou : quel est le médecin qui osera afficher dans sa salle d’attente « le vous prescris des générique pour recevoir plus de sous de la caisse »…? « je vous fais tel protocole pour augmenter mes points ROSP…! »
Il faut voir ça comme une « prime » et pas comme une « laisse ». On touche bien assez d’argent avec le paiement à l’acte pour se moquer de quelques dizaines/centaines d’euros qui nécessiteraient un gros acharnement pour remonter de quelques % dans la ROSP.
On ne prescrit pas des génériques : on prescrit des médicaments censés être efficaces. Il n’y a pas de différence en général entre générique et médicament à nom de fantaisie car c’est la même molécule. Si la CPAM rembourse le moins cher uniquement, ça n’est pas médicalement notre problème et c’est économiquement très pertinent.
« Je ne pense pas qu’ils croisent « médecin traitant ET prescription d’antibiotiques » (sinon les prescriptions faites pour des patients dont on n’est pas le médecin traitant seraient « non surveillées »). »
Accroches-toi, la sécu croise le fait d’être médecin traitant avec la délivrance d’antibiotique, peu importe que ce soit el médecin traitant ou un autre qui prescrive.
Idem pour les benzo
Donc si un psychiatre met des benzo à ton patient, c’est TA ROSP qui sera pénalisée.
Tu vois la perversité du système?
Oui voilà, je l’ai mal dit mais c’est aussi ce qu’il me semblait aussi !
A mon sens ils utilisent le « tag » médecin traitant pour avoir notre pool de patients, et ils regardent tous les médicaments prescrits pour ces patients, quelqu’en soit le prescripteur.
» On touche bien assez d’argent avec le paiement à l’acte pour se moquer de quelques dizaines/centaines d’euros qui nécessiteraient un gros acharnement pour remonter de quelques % dans la ROSP. »
je bondis un peu en te lisant.
On touche bien assez avec le paiement à l’acte? Avec un C qui en euros constants est quasi au même tarif qu’en 1980 (certains syndicats ont des calculs très précis là-dessus), des actes d’une complexité sans commune mesure avec ces mêmes années 1980, une pression décuplée, je ne pense pas qu’on puisse dire « le paiement à l’acte nous suffit largement ».
La ROSP fut instaurée pour compenser l’absence de revalorisation majeure du C réclamée à l’époque. En gros c’était « on ne vous augmente pas le C comme il se doit, mais ce sera compensé par la ROSP si vous suivez bien les recos »
Donc non la ROSP n’est pas un bonus, c’est notre dû car globalement les médecins respectent les pratiques et devraient être rétribués. Sauf que ce dû nous est volé par des calculs erronés et opaques, et surtout par des règles du jeu qui se durcissent drastiquement avec des objectifs inatteignables et d’autres sans lien avec le soin (%age de protocole de soin électroniques, etc… et bientôt vous verrez %age de TPG, on l’avait pourtant prévenu…)
Ce que je voulais dire par là c’est que la ROSP de base, même sans effort, est déjà de plusieurs milliers d’euros. En travaillant « bien », elle augmente. Vouloir l’optimiser pour gagner même jusqu’à 1000€ supplémentaire, personne ne va le faire si c’est au détriment de notre liberté/tranquillité/efficience ou de l’intérêt du patient.
Même si la ROSP atteint les 6000€ bruts, ça reste 5-10 % de nos recettes par le paiement à l’acte.
Néanmoins, même si ça n’est pas vraiment la question ici, médecin est une profession bien payée. On n’est pas les mieux lotis de toutes les professions, mais je ne me considère personnellement pas à plaindre…
Et enfin, oui, la ROSP est notre dû, et c’est ce que je défends au début du billet et dans les commentaires 🙂
Entre ne pas être à plaindre, et être justement rétribué à la hauteur de son travail, il y a une grosse différence. Rapportons nos revenus à l’heure de travail, on est loin de la rétribution d’un Bac+9 avec de telles responsabilités, il suffit de regarder chez nos voisins pour constater que nous avons une des consultations les moins chères d’Europe!
Attendons les chiffres de la ROSP 2017, mais je doute que le « panier de base » que tu trouves facile à obtenir, soit aussi conséquent que lors de la précédente convention. Je peux me tromper mais je m’attends à voir une moyenne par médecin bien en baisse.
A suivre!
Je ne sais pas trop, j’ai regardé ça d’un oeil lointain en fait… A suivre effectivement.
Et pour le reste, il y a toujours de l’herbe plus verte ailleurs, soit chez nos voisins généralistes, soit chez des commerciaux/cadres sup… Mais tout n’est pas résumable à un bénéfice annuel.
Je suis très content de vivre où je vis (en France), d’avoir un métier intéressant, qui me plait et avec une pression assez raisonnable (la pression de la CPAM me laisse tout à fait indifférent à l’heure actuelle – certains patients « à haut revenu » ont une toute autre pression ; la seule « pression » un peu sensible est celle qu’on peut ressentir des patients, mais il y a une telle pénurie de médecins que cette pression n’a pas vraiment lieu d’être…)
Et si je veux travailler moins, j’ai des dizaines d’offres d’emploi qui existent en médecine scolaire, médecin de CPAM, médecine du travail, médecin salarié…
Pour les Rosp
Une prescription par un autre confrère que cela soit bilan bio ou prescription médicaments chez un de mes patients rentre t elle dans mes statistiques de prescription ?
Je ne pense pas
Je ne sais pas non plus mais j’ai l’impression que ce qui compte c’est :
– le patient m’a reconnu en médecin traitant
– ce patient a reçu des antibiotiques.
Je ne pense pas qu’ils croisent « médecin traitant ET prescription d’antibiotiques » (sinon les prescriptions faites pour des patients dont on n’est pas le médecin traitant seraient « non surveillées »).
Je decouvre les RSOP que je ne connaissais pas. Que c’est pervers ce système. Je comprends mieux maintenant les patients sous traités ou mal traités en infectiologie (je suis pneumo). Effectivemment, si on suis les consignes on ne peut pas traiter efficaemenet un pn pneumo, voire ORL. Que de sinusites je traite en pneumo!
Je vais donc etre fier de ne surtout pas respecter ces RSOP qui pour l’instant ne noous touchent pas.
Je vais etre fier de ne pas toucher une seul centime de ces RSOP idiotes.
Je comprends pourquoi on est inondé de génériques inefficaces. (donnant donnant avec l’Inde : Rafales contre génériques. Véridique : cela s’appelle la mondialisation)
Ce n’est plus de la médecine ça. C’est de la tambouille.
Je comprends un peu mieux.
Ravi d’éclairer vos lanternes 😉
Encore une fois, ce billet est là pour dire « la ROSP c’est vraiment n’importe quoi ». Mais je ne connais pas en vrai (IRL) un seul médecin qui se dit « je dois à tout prix augmenter ma ROSP quitte à faire n’importe quoi ». Les médecins sont des gens raisonnables qui ne courent pas après 200€ au prix de faire n’importe quoi et de passer pour des nuls auprès de leurs confrères non plus.
On ne peut pas non plus exclure que certains (moi le premier) puissions passer à côté d’une infection sinusienne bactérienne.
Il y a un énorme biais hospitalier aussi : être en second recours donne toujours l’impression que les MG sont des gros nuls qui ratent tout. Mais en médecine générale, on évite énormément d’hospitalisations, on coûte relativement peu cher, etc. etc. On n’a pas les bilans biologiques ou les scanners très faciles en général, mais ça n’est pas pour « gagner de l’argent ». Faire des économies de santé publique est aussi dans les « compétences » des médecins – je m’y intéresse relativement peu parce que je ne pense pas être coûteux. Par contre, ce qui m’importe ça va être de ne pas nous surcharger, moi, le labo, le plateau d’imagerie local, les urgences, l’hôpital… Alors oui, parfois sur 10 infections traitées par amoxicilline dans l’année (en respect avec http://antibioclic.com pour ceux qui connaissent), parfois il y en a 1 qui sera insuffisamment ou mal traitée… mais je ne pense pas que ça soit par vénalité 😉
Bonjour
Au sujet des frottis et des hystérectomisées sans conservation du col je me suis posée la question il y a déjà 3 ans , j’ai relevé les noms des patientes non concernées par le frottis, fait une réclamation à la caisse ; un médecin conseil de la caisse est venu pour que je lui explique ma démarche; Edifiant il a fallu que je lui rappelle pourquoi je ne faisais pas de frottis à ces patientes , pas de col , pas de frottis (çà ma rappelle un film !!!! ) On a vérifié ensemble que j’avais une trace écrite de cette « absence de col » , pas de chance pour les patientes dont je n’avais pas le compte rendu ( faudrait que je pense à faire une photo d’un vagin de femme sans col pour bonne preuve !!! je vois déjà la tête de la patiente !!)
Au total , youpi j’ai gagné un peu moins de 30 €
L’année passé la caisse n’a plus accepté cette révision arguant que le taux n’était pas à 100 % pour tenir compte des ces hystérectomisées.
Bonjour,
Merci pour cette précision cocasse ^^ Je me disais aussi que le taux n’était pas à 100 % pour ça. Mais c’est drôle en tout cas d’en avoir la confirmation comme ça !
Je cite : « Mais ça me semble intéressant d’ouvrir la boîte pour comprendre pourquoi vous ferez peut-être moins bien sur l’antibiorésistance (selon la CPAM) que le plus gros prescripteur local d’amoxicilline, ou pourquoi le mieux reste sûrement de ne pas se « préoccuper » de sa ROSP »
je n’ai jamais compris pourquoi on incite à traiter en monothérapie, qui plus est avec un antibiotique ayant un taux spontané de résistances élevés (cf le rimifon). Quand on fait cela avec la tuberculose, c’est le meilleur moyen de créer des résistances, et c’est ce qu’il se passe actuellement en pathologie respiratoire infectieuse: quasiment tous les hémophilus des voies respiratoires sont devenus béta lactamase positifs, a cause des prescriptions idiotes de l’amoxicilline seule, et toujours en trop courte durée. L’exemple de la tuberculose est exactement le même que pour les autres infections : pour éviter l’apparition de résistances, il faut tout tuer, d’où la trithérapie 6 mois. la règle de traitement initial dans les infections des VAS devrait être C3G orale ou augmentin en 1ère intention. Je suis quasi certain même qu’on devrait les associer, comme dans la tuberculose. Je ne le fais pas, mais c’est une piste a laquelle je pense. De toute façon, l’amox seule en 1ère intention est délirante et est responsables résistances (sélections des souches béta lactamases) , en plus de des antibiotiques présents dans la viande. Je donne systématiquement orelox ou augmentin non génériques en 1ère intention. Succès garanti. Pas de résistances…
Je sais que je vais en énerver qqs uns, mais je m’en fous. Parce que c’est vrai.
Depuis que les infectiologues se sont mélés des antibiotiques c’est la catastrophe….
Oui alors non, la littérature scientifique dit que prescrire des C3G ou de l’AUGMENTIN en première intention c’est juste le meilleur moyen de « tuer » ces antibiotiques, sans compter les risques à côté (déshydratation par diarrhée, diarrhée à C. difficile, etc.).
Quand il faudra passer tout le monde sous TIENAM pour des angines, je ne suis pas sûr qu’on pourra crier victoire.
L’amoxicilline ce n’est du pipi de chat, c’est déjà un « gros antibiotique ».
J’ai fait des billets sur les antibiotiques à l’époque…
Bonjour,
Cher Michaël, chapeau pour votre cynisme…
Vous avez lâché le mot : pourquoi refuser un « 13ème mois » ?
Eh oui, vous considérez donc les médecins généralistes comme des employés.
C’est exactement l’argument qui m’a fait refuser la ROSP en 2011.
Oui, je faisais partie de la poignée microscopique qui l’a refusé (j’avais eu l’occasion d’en parler avec Mme Lanja Andriantsehenoharinala qui vous a fort bien titillé ci-dessus et dont je vous conseille la lecture de la thèse sur ce sujet).
A l’époque, j’ai été très très déçu de n’avoir été qu’un des rares à refuser (avec quelques médecins en fin de carrière dans ma ville…).
Je n’ai « craqué » qu’en 2017 parce que j’étais le dernier de ma ville à l’avoir refusé et que j’en avais un peu marre de me faire traiter de couillon parce que je ne voulais pas en entendre parler et que je « perdais des sous » (même ma compagne me le reprochait !).
J’ai le sentiment d’avoir perdu mon intégrité en acceptant cette Rémunération pour Obligation de Soumission Permante car je sais déjà que :
– Lacaisse se fiche éperdument de notre efficience médicale.
– La ROSP sera bientôt l’unique moyen de rémunération des médecins, devenus de facto des employés de ladite Lacaisse.
Voilà, sur ce, je vais commencer à remplir ma première ROSP, bien que supersitieux et sachant que le chiffre 13 ne me portera pas bonheur…
Bonjour,
Merci pour le commentaire 😉
Je suis clairement cynique là-dessus, mais aussi réaliste :
– je ne vais pas changer les choses tout seul (et votre commentaire l’illustre très bien),
– je ne vais pas cracher sur de l’argent qui m’est « dû » (puisque dans la convention que j’ai signée),
– je ne vais pas faire de syndicalisme parce que ça ne m’intéresse pas (j’ai déjà fait assez d’associatif pour le savoir),
…
En fait, faire un billet de blog pour dénoncer ce système est encore ce que je peux faire de mieux ^^
Juste un ajout au sujet des dépistage du cancer du sein : il y a un biais dans le comptage des femmes ayant fait une mammographie puisque les mammo faites en établissements publics ne peuvent être comptabilisées (sur certains territoires qui n’ont pas de radiologues privés mais un hôpital qui les fait, ça fausse vraiment beaucoup les chiffres…)
Ma ROSP c’est 7000 €/an. Donc l’équivalent de 7000/25=280 Consultations
Sachant que je travaille 234 jours/an (4,5 jours hebdomadaire x 52 semaines)
Cela fait l’équivalent de 1,2 Cs par jour de travail efffectif.
Vous avez bien 1 ou 2 patients/j qui présente une pathologie suffisamment sérieuse pour l’inciter reconsulter sous quelques jours.
30 ou 31 actes /j quelle différence en terme de contraintes ?
Et plus »rien à foutre » de la ROSP. La liberté ne coute pas (encore) bien cher.
Si je ne prenais ma retraite (a vrai dire assez écœuré par la dérive de mon métier de MG) je continuerai la ROSP puisque je ne peux en sortir vraisemblablement avant 2021 et je procéderais ainsi.
Si tous les MG faisait de même, leur revenu ne bougerait pas, et les chiffres d’efficience de la ROSP s’effondreraient, démontrant l’inanité de celle-ci.
Donc prenez la ROSP pour ce qui ne vous demande aucun effort supplémentaire (c’est dire tout ce que vous faite déjà par pur souci éthique, scientifique et pratique) et laissez tomber le reste, en vous occupant un peu plus de vos vrais malades.Vous éviterez surement 4-5 hospitalisations par an en revoyant systématiquement vos cas sérieux. Donc vous ferez
des économies, sans renier votre éthique.