Ce titre et ce billet sont gentiment provocateurs ; ils sont en réalité là pour donner le programme pour lequel j’aimerais voter en 2022…
Voici mon pré-programme, en version de travail. Nous ajouterons ensuite des jolies photos et des phrases vides de sens telles que :
Retrouver notre esprit de conquête pour bâtir une France nouvelle.
En-tête du programme d’Emmanuel Macron en 2017
Je vais parler surtout de ce que je connais / pense connaître, désolé de ne pas évoquer des questions épineuses sur le monde agricole, sur l’écologie, sur l’économie, sur l’immigration et l’émigration, sur les flux des marchandises, etc.
Je n’ai évidemment pas la prétention de dire que c’est « la solution », mais c’est en tout cas le programme qui me donnerait envie de croire en ses porteurs.
Quels sont les trois principaux problèmes actuellement pour moi ?
- Des gens meurent / vont mourir précocement
- Des gens souffrent d’une mauvaise qualité de vie
- Le reste de la biodiversité souffre
Avant de détailler, voyons de quoi meurent les gens en France (oui, c’est pour être Président de la France, qui a bien sûr d’autres problématiques que d’autres pays). Pour cela, le BEH du 12 novembre 2019 détaille les causes de décès de 2016.
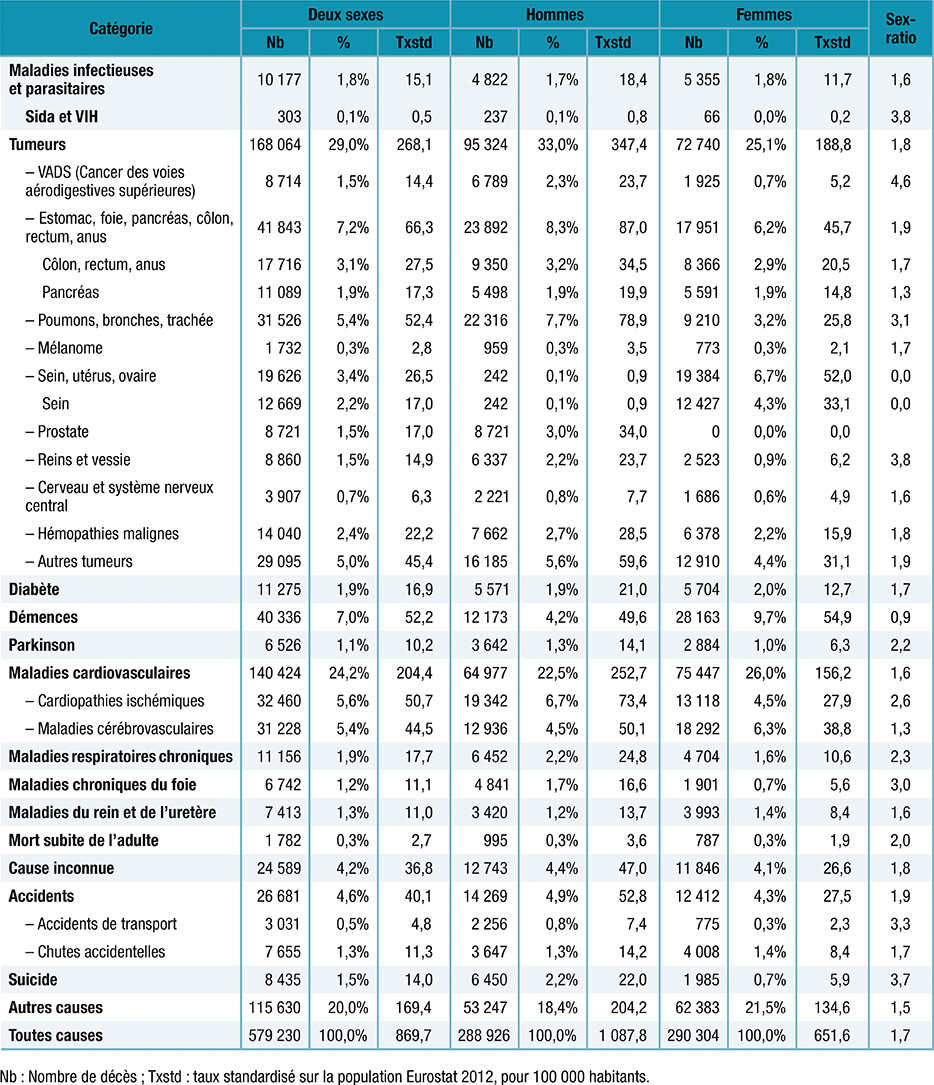
Si nous zoomons sur ces problèmes (de façon empirique et non exhaustive), nous pouvons les découper en problèmes de plus petite taille… Je propose ensuite les possibilités d’évolution qui constituent « mon » programme, celui que je voudrais lire pour glisser avec intérêt mon bulletin dans l’urne dans 2 ans…
- Des gens meurent précocement / vont mourir précocement… à cause :
- De maladies liées à des causes évitables
- Tabac
- Alcool
- Malnutrition
- Sédentarité
- Infections (et risque d’antibiorésistance)
- Suicide
- Pollution
- Violences
- Familiales
- Sociétales
- D’accidents évitables
- De voie publique
- De travail
- Domestiques
- De manque de soins
- Manque d’argent / situation de précarité
- Désertification médicale
- Faible éducation à la santé
- Des soins (iatrogénie)
- Du manque d’argent (pauvreté / précarité)
- De l’environnement
- Pollution
- Conséquences du changement climatique
- De maladies liées à des causes évitables
- Des gens souffrent d’une mauvaise qualité de vie… à cause de la précarité (absence « inacceptable » d’une sécurité) :
- Manque d’argent
- Non accès aux droits par complexité administrative
- Chômage
- Isolement social
- Logement insalubre
- Incapacités / handicaps
- Manque d’accès aux activités de loisirs
- Complexité administrative excessive
- Manque d’argent
- Le reste de la biodiversité souffre, notamment par :
- Destruction de l’habitat naturel
- Braconnage
- Pollution des eaux
- Par le plastique
- Par pesticides et produits chimiques
- Réchauffement climatique
- Surexploitation (surpêche, élevage intensif…)
- Maltraitance animale
Que proposer alors ? Les mesures sont proposées selon le plan ci-dessus, n’y voyez pas une hiérarchie (sinon, bien sûr que le logement pour tous serait avant les pistes cyclables…)
- Prise en charge des soins à 100 % par une caisse unique de sécurité sociale :
- Suppression des caisses multiples (aucun sens, des dépenses inutiles)
- Suppression de la part forfaitaire (majoration du reste à charge, sorte de « taxe à la maladie »…)
- Disparition des mutuelles et assurances santé (les prévoyances sont encore possibles pour s’assurer d’un risque particulier).
- Ces mutuelles créent des disparités, n’ont pas vocation à être utiles pour les plus pauvres (CSS ou ex-CMU), pour les plus malades (ALD) ou en période de pandémie (téléconsultations prises à 100 % par l’Assurance Maladie en 2020 pour simplifier…) et sont coûteuses en frais de gestion (ces coûts sont évidemment reportés sur les cotisants…).
- A l’heure actuelle, la consommation de soins et biens médicaux est d’environ 200 milliards, dont 156 milliards couverts par l’Assurance Maladie (soit 75 % où elle est censée représenter environ 70 %), 26 milliards par les mutuelles/assurances/prévoyances (soit 1/7ème où elles sont censées représenter environ 30 %) et 15 milliards par les ménages (page 154 de ce document). Devinez qui parasite ce système ?
- Les cotisations aux mutuelles sont évidemment reprises par l’Assurance Maladie, ce qui diminue les bénéfices des mutuelles/assurances certes (c’est triste) mais diminue aussi le « trou de la sécurité sociale » (c’est cool)… Ce qui sera utile pour les mesures suivantes…
- Financement de la recherche dans tous les domaines : santé, écologie, sciences humaines et sociales… et tenir compte des résultats de ces recherches dans les décisions politiques (oui, je sais, c’est disruptif).
- … et notamment en écologie ! Le mouvement « écolo » en France en 2020 est malheureusement en opposition sur ce point : il est plus idéologique que scientifique, mené par des antivax… L’écologie EST une science.
- Lutte contre le tabac
- Globalement les mesures les plus efficaces sont déjà en place.
- Interdiction de l’achat à l’étranger : ça a été récemment limité pour les cartouches de Belgique, mais soyons honnêtes, on ne ramène pas des cartouches de cigarettes comme un cadeau, mais bien parce que le prix est moins cher. L’autorisation avec limitation est donc une décision curieuse, susceptible d’augmenter les allers-retours…
- Ouverture du droits à prescription de substituts nicotiniques à d’autres professionnels de santé (pharmaciens, tabacologues, diététiciens, etc.)
- Lutte contre l’alcool
- Très peu est fait en France… L’ANPAA a fait 10 recommandations.
- Indiquer la quantité en grammes d’alcool sur les bouteilles, les seuils recommandés par l’OMS, les seuils légaux (conduite automobile…)
- Interdire la publicité sur l’alcool, le sponsoring de l’industrie de l’alcool et les liens avec les pouvoirs publics. Pas besoin de ça pour savoir que ça existe ; la publicité n’a donc vocation qu’à rendre l’alcool « sexy et fun ».
- Lutte contre la malnutrition et la sédentarité
- Remboursement par l’assurance maladie des consultations de diététicien
- Meilleure couverture des soins dentaires
- Simplification des cotations
- Prise en charge à 100 % des soins dentaires (complètement dingue ? les soins dentaires s’élèvent environ à 9 milliards d’euros par an, dont 3 pris en charge par l’Assurance Maladie. Augmenter de 6 milliards d’euros, c’est donc moins ambitieux que le programme proposé par le Ségur de la Santé 2020 dont nous ne verrons probablement aucun effet concret sur la santé des gens).
- Programmes locaux d’incitation à l’activité physique
- Lutte contre les infections :
- Education à l’hygiène dès l’école, avec lavabos et savons dans chaque classe (on relance l’économie de la plomberie, comme s’ils s’ennuyaient déjà \o/)
- Installation d’un système de ventilation mécanique dans chaque classe (centrale de traitement d’air, ou VMC ou à défaut extracteur d’air, selon la pertinence scientifique et architecturale)
- Pour l’exemple, il y a 286 000 classes d’écoles primaires en France ; le coût d’une VMC unique installée est de 3 000€, soit 860 millions de dépense pour une VMC par classe en une seule fois… en comptant très large, puisque l’installation de 4 VMC dans une école ne coûte pas 12 000€, surtout quand les municipalités ont des services techniques….
- Le budget est très simple à trouver, puisque l’Education Nationale va consacrer 1,6 milliard d’euros par an pour l’inutile Service National Universel (SNU).
- Mise à disposition généralisée de masques dans les lieux publics pour les personnes malades (en particulier l’automne-hiver)
- Lutte contre l’antibiorésistance par une analyse des prescriptions de prescripteurs « anormaux » de fluoroquinolones et céphalosporines de 3ème génération (libéraux ou hospitaliers)… et pas en valeur absolue, pas en pourcentage des prescriptions d’antibiotiques, bande de moules.
- Supprimer le délai de carence en cas d’arrêt maladie… (ce délai de carence incite à ne pas prendre des arrêts courts, tels que virose respiratoire, gastro-entérite, et donc à disséminer ces infections dans les lieux de travail, ce qui est un mauvais calcul).
- Envoi systématique de courriers simples de prévention validée à certains âges de la vie (comme MT’Dents) : proposition annuelle de dépistage IST de 16 ans à 25 ans par exemple ; vaccins à 25, 45, 65 ans.
- Lutte contre le suicide, le mal-être, les violences familiales :
- Remboursement des soins de psychologue à 100 % par l’Assurance Maladie.
- Créer un parcours dédié aux violences conjugales dans la « chaîne pénale », compte tenu du caractère particulier (même lieu de vie !)
- Lutter contre la précarité, facteur de risque de violences et suicides (nous en parlerons plus bas).
- (Notez que je peux développer 12 mesures à chaque fois qui font joli comme « informer les professionnels de santé », « former les médecins généralistes au risque suicidaire », « développer des programmes d’accompagnement »… Mais ça existe déjà, tout est améliorable, mais autant parler de vraies mesures fortes et claires. Le blabla sera évidemment ajouté sur le vrai programme, avec les photos de bains de foule :D)
- (Pour la lutte contre les violences sociétales : miser sur l’éducation, lutter contre la précarité, et à défaut sur la sécurité).
- Lutter contre les accidents évitables au travail, en voie publique ou à domicile (et lutte contre la pollution) :
- Bilan annuel des accidents de travail par type, gravité, secteur et entreprises. Travail collaboratif avec la médecine du travail et l’ingénierie pour limiter ces accidents.
- Développement et gratuité des transports en commun (comme dans certaines villes), afin de limiter le trafic donc la probabilité d’accidents, et la pollution donc les pathologies respiratoires… Initialement dans les grandes villes puis « partout sur le territoire à l’horizon 2028-parce-que-je-pense-déjà-à-2027-je-suis-un-professionnel-de-la-politique »
- Lutte contre les risques au volant (alcool : cf. supra)
- Développement des pistes cyclables sécurisées en France sur le modèle des Pays-Bas
- Remboursement de l’ergothérapie de ville – peut-être par obligation de salarié au sein de communautés d’agglomérations (on forme ces professionnels en France, spécialisés dans l’adaptation de matériel et de logement, mais ils ne sont pris en charge qu’en milieu hospitalier et pas en ville…)
- Et arrêter de faire bosser des gens de plus de 60 ans dans la manutention. Sérieusement, je sais que c’est un peu populiste de dire ça, mais il faut probablement arrêter de laisser à des bureaucrates n’ayant jamais fait de manutention ou de travail de force répétitif la décision de repousser l’âge des retraites… Après ils disent des bêtises et « n’adorent pas le mot pénibilité ».
- Accès au logement pour tous : instaurer le « droit au logement » comme le droit à l’éducation ou aux soins
- Création de logements sociaux, voire de « logements d’Etat » : environ 200 000 personnes en France sont sans abri. Un programme de 10 milliards d’euros pourrait instaurer 200 000 logements de 50 000 euros pour loger ces personnes partout où il y a besoin sur le territoire (oui, pas forcément à Paris intra-muros).
- Lutte contre les accidents domestiques par la lutte contre les logements insalubres. Aucun logement social d’aucune commune de France ne devrait être insalubre en 2022 ; pourtant, pour nous médecins libéraux faisant des visites au domicile des gens, il est facile de constater les lieux problématiques parmi les squares ou HLM… Un vrai plan en faveur du logement salubre est à mener.
- Lutte contre la désertification médicale :
- Education à la santé : faire de l’information grand public sur les consultations les plus fréquentes pour les médecins généralistes, avec des messages simples et clairs à faire passer ; quelques exemples :
- fièvre J1 : quand consulter, quand patienter, etc. ;
- HTA, diabète : pourquoi un suivi trimestriel est généralement suffisant ;
- Kinésithérapeute : non, ce n’est pas un salon de massage mais une thérapie par le mouvement en général ;
- Hypnotiques au long cours : quels effets indésirables, comment sevrer, pourquoi on peut toujours réussir le sevrage ;
- Les « fakemed » : quels sont leurs dangers, qu’est-ce qu’il faut savoir sur ces « croyances religieuses en santé » ;
- Toute consultation ne nécessite pas d’ordonnance ;
- etc.
- Arrêter. De. Prendre. Les. Médecins. Pour. Des. F*cking. Assureurs. (NB. Penser à simplifier cette phrase pour le programme final).
- Arrêter de demander aux médecins de signer des papiers illégaux pour des assureurs véreux (d’ailleurs, si votre assurance demande que votre médecin signe un papier avec tous vos antécédents pour pouvoir vous indemniser de ce pourquoi vous avez cotisé plusieurs années, signalez-le ici : secret-medical@quechoisir.org)
- Supprimer l’obligation de CERFA pour des arrêts de travail de 1 à 3 jours, à raison de 3 épisodes par an. « On disait » qu’un salarié pouvait prendre 3 fois 2 jours consécutifs d’arrêt maladie sans Cerfa par an. Inutile de consulter un médecin pour dire « j’ai fait caca mou hier, ça va mieux… » Vous croyez que les gens vont abuser ? Bah déjà ils pourraient le faire MAIS en consultant un médecin en plus (pour dire « j’ai fait caca mou / j’ai eu mal au dos », promis ça marche), et ensuite perdre 40 % du salaire journalier, ça ne fait plaisir à personne. (Cette mesure n’implique pas qu’il n’y ait aucune possibilité de contrôle si les employeurs le souhaitent pour les rares personnes qui voudraient faire des ponts ou des longs week-ends… mais juste que ces contrôles n’ont pas à être effectués par leurs médecins traitants. Il semblerait quand même que « la confiance » dans les employés soit un modèle de « management » plus pertinent que la méfiance et le fliquage).
- Supprimer le « certificat enfant malade ». Les patients prennent des rendez-vous pour demander un papier certifiant qu’ils ont dû rester à la maison pour garder leur enfant, alors que c’est dans leur contrat de travail. Avoir besoin d’un certificat de médecin pour dire « oh bah il m’a dit que son enfant était malade, ça doit être vrai », ça n’a aucun sens, ça coûte des sous et du temps, pour rien. Arrêtez ça.
- Simplification administrative :
- les dossiers APA devraient être gérés sans papier, avec un numéro unique et un évaluateur se déplace et attribue ou pas, après sa propre évaluation (aujourd’hui, le médecin rédige un long courrier, qui est remis à une secrétaire, qui remet à une infirmière, qui vient faire l’évaluation elle-même et décide en conséquence…).
- les dossiers MDPH devraient être simplifiés et avec des circuits courts. Une personne non voyante, ayant déjà un dossier connu par la MDPH, devrait pouvoir demander une prestation compensation du handicap rapide pour un outil utile (telle qu’un bloc-note braille) sans attendre des délais inadmissibles de 6 mois, y compris en période de vacances ou toute autre « excuse ». Bref, l’accès aux droits pour les patients doit être simplifié et l’aspect social distingué de l’aspect médical !
- les prescriptions médicales de transport, faut supprimer aussi. C’est tout sauf médical. C’est du contrôle administratif délégué à des médecins, en partant de l’hypothèse : « tout ambulancier et tout patient sont malhonnêtes ». Comment faire ? Eh bien le patient ayant besoin d’un transport pour ses soins appelle un ambulancier. Ils font ensemble le point. L’ambulancier fait une feuille de soins pour la CPAM si c’est justifié ou fait payer le patient sinon. Le médecin n’a rien à voir dans ce binôme assuré – prestataire de service de transports. Vous voulez des contrôles ? Ok. Payez des contrôleurs. Vérifiez si les transports correspondent à des consultations, je m’en fiche mais arrêtez de prendre les médecins pour des contrôleurs/assureurs de véracité !
- Revaloriser les pharmaciens d’officine avec un rôle de « pharmacien référent » et des objectifs (limiter certains traitements, sevrer en tabac, éviter les interactions, aider à la coordination ville-hôpital, gate-control de prescriptions déviantes valorisé – telles que les antibiothérapies à risque de résistance…)
- Développer et revaloriser les structures de soins à domicile (revalorisation des actes et frais de déplacement des IDE/kinésithérapeutes/auxiliaires de vie/orthophonistes : actes de prévention, d’éducation et de prise en charge comme dans la fin de vie…)
- Rembourser ceux de qui nous faisons mal le travail : les psychologues, les diététiciens (cf. supra)
- Favoriser la délégation de taches : recours facilité et autonomisation des kinésithérapeutes (lombalgie, entorses…), autonomisation des IDE (pas besoin d’ordonnance pour dire « toilette 2/j, délivrance med 1/sem » : on ne fait que noter ce qu’on nous demande)…
- Libérer du temps « organisationnel » : avoir un interlocuteur unique pour les projets médicaux et consignes sanitaires (plutôt que ARS, CPAM, CDOM/CNOM, Federation des maisons de santé, CPTS, DGS, URPS, Préfecture…) Un interlocuteur unique qui répond (expérience @SPostillons : aucune écoute « officielle »).
- Décloisonnement des spécialités avec possibilité de validation d’acquis (pensée pour les internes en DES de médecine d’urgence, qui dans 20 ans se poseront peut-être la question d’une complexe reconversion, dans un contexte de pénurie de certaines spécialités…).
- Education à la santé : faire de l’information grand public sur les consultations les plus fréquentes pour les médecins généralistes, avec des messages simples et clairs à faire passer ; quelques exemples :
- Lutte contre la iatrogénie
- Favoriser la pratique professionnelle basée sur les preuves pour tous (médecins, kinésithérapeutes, infirmiers, pharmaciens, etc.), notamment par l’éducation à la santé des patients…
- Si on dit clairement que les ventouses dans le dos, c’est basé sur rien de scientifique, il n’y aura ni demande ni offre ; c’est sûr que si on voit tous les sportifs en photos avec, on crée les deux…
- … ce qui implique de développer AUSSI le métier de journaliste scientifique dans les principaux médias.
- Revalorisation du rôle des pharmaciens
- Développement, valorisation et diffusion large d’outils informatisés d’aide à la prescription conformes aux dernières données (EBMFrance.net, Vidal Recos, HAS, Kit Medical et tous les sites qu’il référence – Antibioclic…)
- Meilleure information quant aux molécules avec balance bénéfices-risques défavorables (simple exemple : le febuxostat est à risque de surmortalité si antécédent cardiovasculaire ; en 2019, il en a été remboursé 520 000 boîtes entre 20 et 60 ans et 2,42 millions pour les plus de 60 ans, soit au moins 200 000 patients concernés – si vous voulez vérifier, prenez la base ATC5 de 2019 sur OpenMEDIC, et filtrez sur cette molécule).
- Et là encore, je pense qu’il y a une place majeure pour le journalisme scientifique médical en France.
- Favoriser la pratique professionnelle basée sur les preuves pour tous (médecins, kinésithérapeutes, infirmiers, pharmaciens, etc.), notamment par l’éducation à la santé des patients…
- Lutte contre le réchauffement climatique
- Changer notre mode de consommation
- Privilégier les productions locales
- Limiter les transports polluants, en privilégiant le télétravail, les transports non polluants et transports en commun
- … bref, suivre les recommandations internationales sur le sujet et écouter les experts
- (Alternative : trouver dans les plus brefs délais un moyen technologique novateur pour aspirer le CO2 de l’atmosphère en quantité contrôlée pour le balancer dans l’espace. Mais les experts disent de ne pas se faire d’illusion, alors écoutez les experts).
- Lutte contre la précarité
- Logement salubre pour tous (cf. plus haut). Ca demande des sous, mais ça crée de l’emploi. Ca a l’air pas mal.
- Lutte contre le chômage…
- Il y a 26,9 millions d’actifs en France et 2,8 millions de chômeurs (source INSEE) ou 5,5 millions de demandeurs d’emploi en incluant les interimaires et ceux ne cherchant pas d’emploi (source Pôle Emploi)
- Le taux d’activité des 55-64 ans a augmenté (vieillissement de la population et recul de l’âge légal à la retraite).
- La DRESS notait en 2018 que « la part des personnes de 60 ans et plus dans les arrêts de travail augmentait (7,7 % des indemnités journalières en 2016 contre 4,6 % en 2010) » et que « ce constat est probablement lié aux réformes des retraites ».
- Bref, vous me voyez venir normalement, mais diminuer l’âge de départ en retraite permettrait de lutter contre le chômage, en diminuant les arrêts de travail, les accidents, les soins médicaux… Si on teste le « simulateur retraite » de l’Institut Montaigne, on peut mettre tout le monde à la retraite à 60 ans avec le minimum de trimestres à cotiser (160-164), au pire en 2060, les caisses auront un déficit de 106 milliards par an… mais cela n’inclut en rien la diminution des dépenses de santé attendues, la diminution du taux de chômage total – naturellement, si l’âge de retraite diminue, le taux de chômage diminue !
- Il s’agit principalement d’un avis médical dans une vision vaguement holistique, qui ne mérite qu’à être confronté à un avis d’économiste.
- Simplification des prestations sociales et redéfinition de leur objectif
- Il existe un nombre grandissant de prestations sociales en France (exemple ici : allocations familiales, RSA, APL, ASF, APE, ARS, AAH…), et il est difficile de comprendre les droits auxquels prétendre (exemple ici…)
- Il semble que l’objectif soit « que chacun ait des minima sociaux permettant un niveau de sécurité jugé suffisant pour ne pas être dans une précarité »
- Dans ce cas, la meilleure réponse à l’objectif est de définir un seuil de « revenu minimal pour toute personne en France, en fonction de l’âge », puis par une soustraction savante, faire « prestation sociale = revenu minimal attendu du foyer – revenus du foyer ». Une sorte de revenu universel, en somme…
- Lutte contre les emplois interdisant tout épanouissement. Notamment lutte contre les « petits chefs » qui pourrissent la vie de leurs concitoyens, abusent de leurs pouvoirs… et sont clairement responsables d’un grand nombre d’arrêts de travail prolongés non liés à une maladie cardiovasculaire ou un cancer.
- Lutte contre l’isolement social : développement de foyers hébergement pour personnes âgées non dépendantes ; favoriser l’accès aux activités de loisirs
- Favoriser l’insertion des personnes ayant des incapacités (handicaps), notamment dans les transports
- Lutte contre l’appauvrissement de la biodiversité et la souffrance animale.
- Je renvois aux points précédents sur l’écologie : consommer mieux et écouter les experts…
- Je ne développe pas plus, le billet est déjà trop long, et on s’éloigne clairement de mon domaine d’expertise « médico-social »…
- Enfin, et c’est le dernier point mais sûrement le plus important : il faut retrouver notre esprit de conquête pour bâtir une France nouvelle.
…
Il y aurait encore pas mal à dire.
Question immigration, je suis plutôt du genre accueillant (il me semble que la devise de la France comporte « fraternité » non ?). D’ailleurs c’est assez curieux de tant se passionner sur les retraites et le manque de cotisants, et en même temps refuser des actifs.
Je pense que les élus doivent avoir une certaine exemplarité (sans tomber dans une « haine de tout élu », le droit à l’erreur est possible pour tout être humain…) : par exemple, quelqu’un qui aurait fait un abus de pouvoir ne mériterait pas d’avoir plus de pouvoir… Ça peut sembler dingue, je sais.
Oh et bien sûr, pour financer une partie de cet onéreux programme (bien que certains points se nourrissent comme souligné plus haut), il faut aussi lutter activement contre l’évasion fiscale, et se calmer sur « l’optimisation » qui ne font que creuser à la pelle les inégalités.
Voilà.
Ce programme est sous licence : FCQVVAMAL (Faites Ce Que Vous Voulez Avec Mais Appliquez Le).
EDIT A PARTIR DU 29 JUILLET :
- Point 16 : Allonger les congés parentaux
- Pour le congé maternité : avec 16 semaines (indemnisées à 100 %), la France est au milieu en Europe, loin derrière la Suède (75 semaines indemnisées à 80 %)… Or, pendant le confinement, les naissances prématurées ont diminué, probablement en lien avec : l’absence de transports pour aller travailler (et d’expositions aux infections), le télétravail, le chômage partiel.
- Il semble donc médicalement (et socialement) pertinent d’allonger le congé maternité… Il est évident que des questions budgétaires sont en jeu pour coller à la pertinence médicale (arrêt dès 24 semaines d’aménorrhée plutôt que 34 ?) et qu’il pourrait être pertinent de proposer des alternatives (télétravail) ou une réduction systématique du temps de travail (50 %) sur cette période.
- Concernant le congé paternité, un allongement été déjà discuté au niveau Européen dans le cadre d’une amélioration de « vie personnelle / vie professionnelle ». Avec 11 jours, la France fait pâle figure face aux pays nordiques (c’est bien sympa d’aller traiter les Français de Gaulois réfractaires au Danemark, pour être réfractaire ensuite à l’adoption de mesures « à la danoise » ^^)
- Point 17 : Diminuer les dépenses sans justificatif des élus
- Aucune profession libérale (ou salariée) ne bénéficie de 600€ de « dépenses sans justificatif » par mois (7200€ par an pour 348 sénateurs et 577 députés). Aucune raison que les parlementaires en bénéficient pour « acheter des tickets de tombola à la kermesse ou la fête du village« .
- Point 18 : Allonger la durée de vie des programmes scolaires
- Les programmes changent tous les 5 ans (par le Conseil Supérieur des Programmes), et une critique récurrente des professeurs des écoles est qu’ils ont à peine le temps de s’y habituer qu’il change, parfois en plein été… Définir un calendrier de programmes sur 10 ans, avec « rétrocontrôle » (feedback) des enseignants, qui sont les premiers concernés ;
- Adopter une éducation de base à la santé dans ces programmes scolaires ; meilleur moyen pour limiter les consultations inutiles, les croyances dans les « fakemeds », les anti-sciences… Il y a davantage d’antivax que d’anti-Pythagore en France, ou que d’anti-géographie, etc.
- Inciter à l’activité physique personnalisée, et non uniquement à l’activité physique de performance (beaucoup de gens pensent ne pas être capables de simplement courir – activité physique de base par excellence -, parce qu’ils n’ont été confrontés toute leur scolarité qu’à des courses de vitesse et de performance…)
- Point 19 : Légaliser le cannabis
- C’est un point de vue complexe, bien argumenté ici : il n’est pas question d’inciter à la consommation, ni de banaliser… mais d’arrêter le trafic et de privilégier des circuits légaux (les dossiers pour tenir un bar-tabac sont déjà bien complexes auprès des douanes…)
- Par ailleurs, la légalisation du cannabis est l’occasion de taxes permettant la lutte contre les drogues, la création d’une filière française, etc.
- D’un point de vue des dealeurs, ça change tout ; du point de vue des consommateurs, il n’y a pas de report vers l’héroïne ou la cocaïne (à la rigueur moins d’anxiété quant à l’achat et la détention, sachant que l’utilisation est régulièrement pour son effet anxiolytique…)
- Evidemment la légalisation doit s’accompagner du maintien (et renforcement autofinancé) de la lutte contre la consommation : pas de publicité, consommation exclusive à domicile ou dans des Cannabis Social Club (interdiction dans les endroits publics et dans les rues).
- Point 20 : supprimer le SNU, la JAPD et toute idée de « service national ».
- Pour l’éducation civique, il y a déjà la famille et l’école.
- La JAPD est une promotion de l’armée coûteuse (117 M€ par an, soit 0,3 % du budget important de la défense).
- Le SNU est une remise en place d’un pseudo-service militaire d’un mois avec stage de cohésion de 15 jours et mission d’intérêt général de 12 jours, le tout pour un coût annuel estimé à 1,6 milliards d’euros (3 % du budget de l’éducation nationale)…
- Bref, ce budget pourrait être mieux dépensé dans des lieux de cohésion avec mission d’intérêt général que sont les écoles.
- Point 21 : chaque ministère comporte un ministre et un ministre délégué, dont au moins l’un des 2 a travaillé professionnellement dans le domaine le plus représenté pendant au moins 5 ans
- Typiquement pour « mon » domaine : aucun médecine généraliste ou infirmier libéral nommé au ministère (les seuls spécialistes nommés ont été hospitaliers)…
- Le ministre de l’Education Nationale n’a jamais tenu une classe pendant un an. Etre recteur d’académie, ce n’est pas être professeur des écoles.
- Point 22 : une carte de presse pour tous les journalistes ayant dépassé un seuil d’heures de travail par an
- Actuellement pour obtenir une carte de presse, il faut que le journalisme soit l’occupation principale, régulière (plus de 3 mois par an pour la première demande) et qu’elle procure plus de 50 % des ressources…
- … sauf que le métier de journaliste est soumis à beaucoup d’aléas, que de nombreux professionnels font des piges en ayant un autre emploi à côté ; cette 2ème activité « pour vivre » ne leur permet donc pas d’avoir une carte pour leur vrai métier.
- Projet 23 : améliorer la qualité de l’eau du Littoral
- Plusieurs pistes d’action sur https://www.labelleplage.fr/